
アトピー性皮膚炎

アトピー性皮膚炎
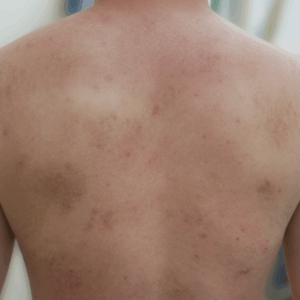
アトピー性皮膚炎は、「かゆみのある赤い湿疹」が全身のさまざまな部位に出て、良くなったり悪くなったりを繰り返す慢性的な皮膚の病気です。
もともとアレルギーを起こしやすい体質や、皮膚のバリア機能(外からの刺激や乾燥を防ぐ力)が弱いことが原因と考えられています。
かゆくてかき壊すことでバリア機能がさらに低下し、症状が悪化する悪循環になりやすい
湿疹の出る場所は年齢によって異なり、乳幼児期は顔や頭に多く、成長とともに肘や膝の裏、胸や背中、お尻など広い範囲に広がる傾向がある
乳幼児に多い疾患ですが、大人になっても症状が長引く場合や、大人になってから発症するケースもあります。
かゆみが続くことで、眠れない・集中できないなど日常生活に大きな支障をきたすこともあります。
これまでの治療は、保湿によるスキンケアとステロイド外用薬やタクロリムス軟膏などの抗炎症薬が中心でしたが、近年は新しい外用薬や注射薬が登場し、治療の選択肢が大きく広がっています。
特に、免疫の働きを直接調整する生物学的製剤(例:デュピルマブ、レブリキズマブ)やJAK阻害薬などは、従来の治療で改善が難しかった中等症〜重症例にも効果が期待されています。
アトピー性皮膚炎の原因は、ひとつではありません。体質的な要因と外からの環境要因が複雑に関わり合って発症すると考えられています。
アレルギー疾患(ぜんそく・花粉症・食物アレルギーなど)の既往や家族歴がある場合、発症しやすくなります。IgE抗体ができやすい体質や、一部では遺伝子の異常も報告されています。親にアトピー性皮膚炎があると、子どもにも症状が受け継がれる可能性があります。
健康な皮膚は角層の皮脂やタンパク質の膜が、外からの刺激を防ぎ、内側の水分が逃げないようにしています。アトピー性皮膚炎ではこの機能が弱くなり、皮膚が乾燥しやすく、ダニ・ほこり・汗・衣類の摩擦など日常的な刺激にも敏感に反応し、炎症を起こしやすくなります。
ダニ、ハウスダスト、カビ、花粉、動物の毛、食物アレルゲンなどのほか、気温や湿度の変化、ストレスなども症状悪化のきっかけになります。
皮膚のバリア機能をサポートし、乾燥や刺激から守ります。炎症がない部分でも、毎日の保湿が予防につながります。
ステロイド外用薬やタクロリムス軟膏などを使って炎症を鎮めます。炎症部位はスキンケアだけでは治らないため、適切な薬の使用が必要です。
かゆみが強い場合には抗アレルギー薬の内服を併用することもあります。基本的には「炎症を薬でしっかり抑え、その後は保湿でコントロールする」という流れが治療の基本です。
症状が治まったあとでも、症状の出やすい部位に週1〜2回ほど外用薬を塗ることで、再発を防ぐ方法です。
「症状が出てから治す」よりも、「出る前に予防する」という考え方で、近年の主流になっています。
塗り薬で十分コントロールできない場合は、従来はネオーラル(シクロスポリン)などの免疫抑制薬が使われてきました。ただし腎障害や高血圧などの副作用があり、長期使用は難しい薬でした。
近年は、からだの免疫反応そのものに直接アプローチする生物学的製剤やJAK阻害薬といった新しい治療が登場し、特に中等症〜重症の方に有効な選択肢が広がっています。
IL-4・IL-13という炎症を促す物質を抑えて、かゆみや炎症を根本から改善します。
IL-13をターゲットとする抗体薬。2024年承認、2025年からは自宅での自己注射も可能になりました。
IL-13を抑えて炎症を鎮める薬。
IL-31受容体をブロックして、かゆみを抑える効果があります。
コレクチム軟膏(デルゴシチニブ)
ヤヌスキナーゼ阻害薬。皮膚炎の悪化予防にも期待できます。
モイゼルト軟膏(ジファミラスト)
PDE4阻害薬。ステロイドに匹敵する効果を持ちながら副作用が少なく、顔や首など皮膚が薄い部位にも使いやすいです。
オルミエント(バリシチニブ)
JAK1/JAK2阻害薬。
リンヴォック(ウパダシチニブ)
JAK1阻害薬。免疫のシグナルを抑え、全身の炎症をコントロールします。
サイバインコ(アブロシチニブ)
JAK1阻害薬。速やかなかゆみの改善が期待できます。
上記のように、現在アトピー性皮膚炎にはさまざまな新しい治療法が登場しています。
当院では、日本医科大学千葉北総病院皮膚科と連携し、中等症・重症の患者さまで希望される方には、これらの治療をご案内しています。
御本人のご希望や目標に応じ、当院で導入する場合や大学病院を紹介する場合もあります。
従来はなかなか症状をコントロールできなかった方も、新しい治療によって日常生活に大きな支障が出ない程度まで改善しているケースが多くあります。
また、当院は大学と共同で医学研究にも積極的に取り組んでいます。当院でも勤務している萩野医師は、全国に先駆けてこれらの薬を用いた研究を行い、その成果を医学論文として発表しています。現在も、当院と共同で最新の治療法に関する研究や成果発表を継続しています(下記参考文献参照)。
中等症・重症のアトピー性皮膚炎でお悩みの方は、ぜひ一度ご相談ください。
皮膚への刺激をできるだけ避けましょう。入浴や手洗いでは石けんやシャンプーを使っても構いませんが、こすりすぎないようにしましょう。日焼けも悪化の原因になるため注意が必要です。
また、保湿剤によるスキンケアがとても大切です。さらに、健康な皮膚を保つためにはバランスの良い食事・十分な睡眠・ストレスをためない生活が基本です。
体質的な要素が関係しており「完治」というよりはコントロールしてうまく付き合う病気です。現在は治療薬の進歩により、かゆみや湿疹のない状態(寛解)を長期間保てる方が増えています。症状を安定させることを目標に、根気よく治療を続けましょう。
「少し多いかな」と思うくらいたっぷりが基本です。1回分の目安は、大人の手のひら2枚分の範囲に対して人差し指の第一関節くらいの量(約0.5g)が目安です。入浴後5分以内に保湿剤を塗ると、水分が逃げにくく効果的です。
ステロイド外用薬は科学的に効果と安全性が確立されており、最も信頼できる治療薬のひとつです。症状が軽ければ不要ですが、炎症やかゆみがある場合は早く治すために使うことが重要です。症状に合わせて強さや部位を調整しますので、医師の指示に従って使えば安全です。
副作用として、感染しやすくなる・ニキビ・毛細血管の拡張・多毛・副腎の一時的な抑制・皮膚線条(肉割れ)などが知られています。ただし、適切な量・期間で使えばほとんど問題はありません。
皮膚線条はまれに残ることがありますが、こうしたことが起こらないよう通院時に皮膚の状態を医師が毎回確認し、早期に対処しています。
多くの場合は「炎症後色素沈着」という自然な反応で、薬の影響ではありません。炎症が落ち着く過程で一時的にメラニンが増え、皮膚が茶色く見えますが、時間とともに自然に薄くなります。
「慣れて効かなくなる」ということはほとんどありません。ただし、症状が続く場合は薬の強さが合っていないか、外用方法が不十分な場合があります。漫然と使い続けず、定期的に診察を受けて適切に調整することが大切です。
すべての方に共通する「悪化する食べ物」はありません。一部の方では卵や乳製品などで悪化することがありますが、自己判断で制限すると栄養バランスが崩れます。医師と相談のうえ、必要に応じてアレルギー検査を行いましょう。
現在、デュピルマブ・レブリキズマブ・JAK阻害薬など、体の免疫反応に直接作用する治療が登場しています。一度受診していただき、症状の程度や既往歴をふまえて、適応があるかどうかを説明します。必要に応じて大学病院などの専門機関をご紹介します。
・汗をかいたら早めにシャワーを浴びて保湿する
・刺激の少ない衣類(綿素材など)を選ぶ
・爪を短く切り、かき壊しを防ぐ
・季節の変わり目やストレス時は特に保湿を意識する
といった習慣が大切です。小さな工夫を積み重ねることで、再発を防ぎ、皮膚の状態を安定させることができます。
TOP
